-
Scanner ou IRM
Scanner ou IRM, est-ce la même chose ? Publié le 23/05/2011, mis à jour le 24/05/2011 par SFR Scanner et IRM ont un certain nombre de points communs importants. Ils ont également des différences fondamentales à l’origine d’indications spécifiques selon l’âge du patient, la région anatomique explorée ou la pathologie recherchée. Dans les deux cas le patient est installé dans un tunnel mais celui de l’IRM est beaucoup plus long, pouvant entrainer une gêne chez les patients claustrophobes. La durée de l’examen est également plus longue en IRM (environ 30 minutes), qu’en scanner (autour de 5-10 minutes). Dans les deux cas, les images sont acquises en coupes, à partir desquelles de nombreuses reconstructions peuvent être réalisées en deux ou trois dimensions, dans tous les plans de l’espace. Les deux modalités suivent le même déroulement : un temps d’acquisition réalisé par le manipulateur suivant des protocoles très stricts élaborés par la Société Française de Radiologie, un temps de travail de l’image : mesure de la densité en scanner ou du signal en IRM, reconstruction multiplan, quantification de sténoses… et, surtout, un temps d’interprétation réalisé par le radiologue recherchant et analysant les anomalies et les intégrant dans le contexte clinique pour proposer une ou des hypothèses diagnostiques ; scanner et IRM nécessitent souvent l’utilisation de produits de contraste injectés par voie veineuse qui circulent dans les vaisseaux puis dans les parenchymes ; ces produits de contraste permettent, par exemple, de diagnostiquer un rétrécissement ou une obstruction d’un vaisseau ou de mieux détecter et caractériser des tumeurs. Les données acquises en scanner comme en IRM sont des données numériques, transmissibles et archivées. Cela permet ainsi de comparer les examens, ce qui est indispensable, de revoir les images à la lueur de nouveaux éléments ou encore de bénéficier de l’avis d’un radiologue expert dans tel ou tel domaine très spécifique. Enfin, le scanner et l’IRM sont des équipements d’imagerie dont l’installation est soumise à autorisation de la part des pouvoirs publics, des équipements donc contingentés, ce qui peut expliquer des délais de rendez-vous trop longs pour une prise en charge optimale ; c’est particulièrement vrai en IRM pour laquelle le parc existant évalué en nombre de machines/100000 habitants nous classe dans les très mauvais élèves européens avec un taux de 8,7 IRM/100000 habitants versus 15,6 pour la moyenne européenne. Si les points communs entre scanner et IRM sont nombreux, leur principe physique est totalement différent : le scanner repose sur une absorption spécifique des rayons X par les différents tissus. Il entraine une exposition aux rayons X et son indication doit être réfléchie, en particulier chez les femmes enceintes, chez les enfants et les sujets jeunes. Le scanner a une excellente résolution spatiale et permet de visualiser des structures inframillimétriques. L’IRM, quant à elle, repose sur la propriété que possèdent certains noyaux atomiques, d’émettre des signaux détectables quand ils sont placés dans un champ magnétique et soumis à une radiofréquence particulière, capable de les faire résonner. L’examen est interdit aux personnes porteuses d’un stimulateur cardiaque ou de corps étrangers intraoculaires. L’IRM a une excellente résolution en contraste et permet de mieux différencier des tissus de composition différente, c’est donc l’imagerie privilégiée dans l’étude des parenchymes, cérébral en premier lieu, mais aussi hépatique, mammaire ou prostatique. L’IRM permet une approche non seulement anatomique mais aussi fonctionnelle des différents organes et, de ce fait, de diagnostiquer une ischémie cérébrale de façon très précoce, seule façon de la rendre curable, ou bien d’approcher la composition biochimique d’une tumeur. En revanche, elle nécessite autour du patient un matériel (tube de perfusion, respirateur …) insensible au champ magnétique. Cela explique que le scanner soit systématiquement préféré à l’IRM dans certaines situations : en urgence en dehors de l’imagerie du cerveau, chez les patients de réanimation ou dans la réalisation de gestes guidés par l’imagerie qu’ils soient diagnostiques ou thérapeutiques. Scanner et IRM sont certainement les modalités d’imagerie qui ont bénéficié des plus grands progrès technologiques ces dix dernières années avec le développement de nouveaux champs d’application comme l’imagerie du cœur et des coronaires et plutôt que de les opposer, il faut les considérer comme complémentaires ainsi qu’en témoigne l’imagerie de fusion, promise à un grand développement, car elle permettra de fusionner les renseignements donnés par scanner et IRM. Pr Patrice TAOUREL Responsable de la communication de la SFR
-
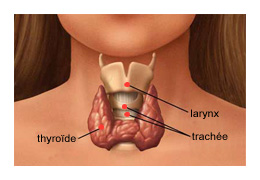
Port d'un cache thyroïde
Le port d’un cache-thyroïde est-il nécessaire lors de la réalisation d’une mammographie ? (Pr B BOYER) Des articles dans la presse grand public ont récemment évoqué le risque possible de cancer de la thyroïde lié à la pratique répétée des mammographies et l’intérêt de faire porter un cache-thyroïde par les patientes lors de la réalisation des mammographies. Cette mesure est-elle nécessaire ? La réponse est clairement non et les raisons de l’inutilité du port d’un cachethyroïde doivent être bien connues des radiologues et des manipulateurs(trices) car les patientes posent parfois la question du port d’un cache thyroïde et doivent être informées avec des arguments clairs et précis qui permettront de les rassurer. Lors de la réalisation de l’examen, quelle que soit l’incidence, la glande thyroïde n’est pas directement irradiée par le faisceau de rayons: la dose reçue par la thyroïde lors d’une mammographie est extrêmement faible et a été évaluée à 0,03 mGy pour 4 incidences [1], ce qui correspond à une dose efficace de 0,0012 mSv, soit l’équivalent de 5 heures d’irradiation naturelle ! Le port d’un cache-thyroïde ne modifiera donc pratiquement pas la dose à la thyroïde même chez les patientes effectuant régulièrement des mammographies. Par contre, lors de l’incidence oblique, le cache-thyroïde peut se projeter sur le détecteur et générer un artefact empêchant l’interprétation correcte . En somme, l’utilisation d’un cache-thyroïde lors d’une mammographie ne doit pas être recommandée car il est inutile et inefficace et peut même s’avérer nuisible pour la bonne interprétation de l’examen. Référence [1] Sechopoulos I, Hendricks RE Mammography and the risk of thyroid cancer Am J Roentgenol 2012 ; 198 (3) : 705-7.
-
Trop de radios
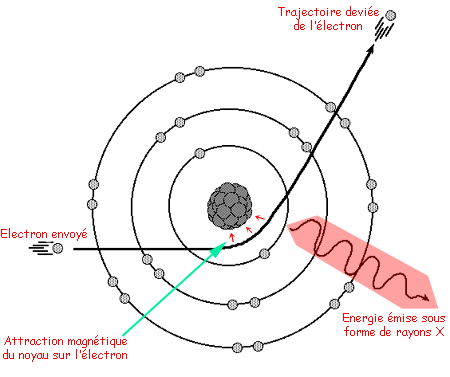
Le fait de passer de nombreuses radiographies est-il dangereux ? Publié le 23/05/2011, mis à jour le 24/05/2011 par SFR Rappelons tout d’abord que les radiographies ont recours aux rayons X. Les rayons X sont des rayonnements ionisants invisibles capables de traverser le corps humain qui les arrête partiellement. Cette atténuation du rayonnement provoquée par les différents composants du corps humain (os, graisse, muscles, eau, air, vaisseaux…) permet en radiologie de réaliser une image diagnostique. Les rayonnements ionisants à fortes doses peuvent provoquer des effets secondaires bien connus comme «les radiodermites». Ces fortes doses ne sont pas atteintes dans le cadre de l’imagerie diagnostique. En revanche, les effets secondaires des faibles doses sont beaucoup moins connus, en particulier l’apparition de mutations génétiques et de cancer, car ils peuvent survenir bien après l’exposition et ne se distinguent pas des affections naturelles. Il n’existe cependant aucune preuve que les examens d’imagerie diagnostique puissent être à l’origine de cancers. En raison de cette incertitude, les organismes internationaux et nationaux utilisent le «principe de précaution» pour établir la réglementation, comme s’il existait, même à faibles doses, une relation linéaire entre la dose et le risque. Quand le bénéfice est supérieur au risque Pour comprendre la complexité du problème, il faut savoir que l’imagerie médicale n’est pas la seule source d’exposition aux rayonnements ionisants. Nous sommes exposés quotidiennement à de faibles doses de rayonnements ionisants qui proviennent de nombreuses sources : de l’air que nous respirons, des sols, des rayonnements cosmiques, des matériaux de construction, de l’eau, des aliments… Cette exposition aux rayonnements ionisants d’origine naturelle est estimée en moyenne en France à 2,5 millisieverts (mSv) par an. En comparaison, une radiographie de thorax délivre entre 0,005 et 0,01 mSv soit l’équivalent d’un à deux jours d’exposition aux rayonnements ionisants naturels. Une radiographie de l’abdomen délivre environ 0,4 mSv soit près de deux mois d’exposition aux rayonnements naturels. Un lavement baryté environ 2,5 mSv soit une année d’exposition aux rayonnements naturels. Une tomodensitométrie du crâne environ 2 mSv soit 10 mois d’exposition aux rayonnements naturels. Une tomodensitométrie de l’abdomen de 5 à 10 mSv soit deux à quatre ans d’exposition aux rayonnements naturels. La radioprotection désigne l’ensemble des mesures prises pour assurer la protection de l’homme et de son environnement contre les effets néfastes des rayonnements ionisants. Tous les médecins radiologues et leurs collaborateurs bénéficient d’une formation initiale et continue obligatoire en radioprotection. Les deux grandes règles de radioprotection, justification et optimisation, sont mises en œuvre au quotidien par les professionnels. La justification réside dans le fait que, comme dans tout acte médical, le bénéfice doit être supérieur au risque. Bien que le risque des faibles doses ne soit pas démontré, la prudence veut que l’on considère sa possible responsabilité. Il faut donc que l’indication d’un examen exposant aux rayonnements ionisants soit bien réfléchie et pesée. Il appartient à votre médecin radiologue de valider l’indication de l’examen demandé par votre médecin, voire de proposer un autre examen permettant de répondre à la question qu’il se pose. Il est ainsi parfois possible de remplacer un examen utilisant des rayons X par un examen n’en utilisant pas, comme l’échographie ou l’imagerie par résonance magnétique (IRM). La Société française de radiologie a élaboré le guide du bon usage des examens d’imagerie pour permettre à tous les médecins de connaître l’examen répondant le mieux à la situation clinique de leur patient. L’optimisation des doses utilisées est la responsabilité des radiologues et des manipulateurs qui ont l’habitude d’utiliser le minimum de rayons nécessaires à l’obtention d’un examen permettant de répondre aux questions posées. Ces mesures sont prises pour tous les patients, mais sont encore renforcées pour les examens pratiqués chez les enfants dont la sensibilité aux rayonnements ionisants est plus grande et chez les patients porteurs d’une maladie chronique nécessitant des examens répétés. Si le risque des rayonnements ionisants ne doit pas être sous-estimé, il ne faudrait pas que la crainte d’effets secondaires jamais démontrés soit responsable d’une perte de chance pour les patients et fasse oublier les importants bénéfices apportés par l’imagerie aux malades. Grâce à ces examens, les radiologues réalisent des diagnostics rapides et précis qui permettent de traiter plus rapidement les patients et de suivre l’efficacité de leur traitement. Hubert Ducoulepointe; responsable du groupe radioprotection de la SFR